脳血管疾患は突然起こり、死を招く病気です。
かつては死因1位でしたが、医療の進歩によって死亡率は減ってきました。
この記事では、脳出血の原因や症状、治療法、そして再発を防ぐためのポイントを知ることで、自分や大切な人の健康を守るために役立てることができます。
ぜひ最後まで読んでみてください
脳出血ってどんな病気?
脳出血とは、「脳内の動脈が何らかの原因で破れ、脳内に血が溜まる病気」のことです。
血が溜まって塊になることを血腫(けっしゅ)と言い、次第に血腫が大きくなり脳の組織を傷つけます。結果として、脳浮腫(脳がむくむこと)が起こり、次のような症状があらわれます。
・頭痛
・吐き気
・麻痺
・痙攣(けいれん)
症状が落ち着くと、一見脳出血が治ったと思われがちですが、一度起こった脳内の傷跡は治ることないと言われています。
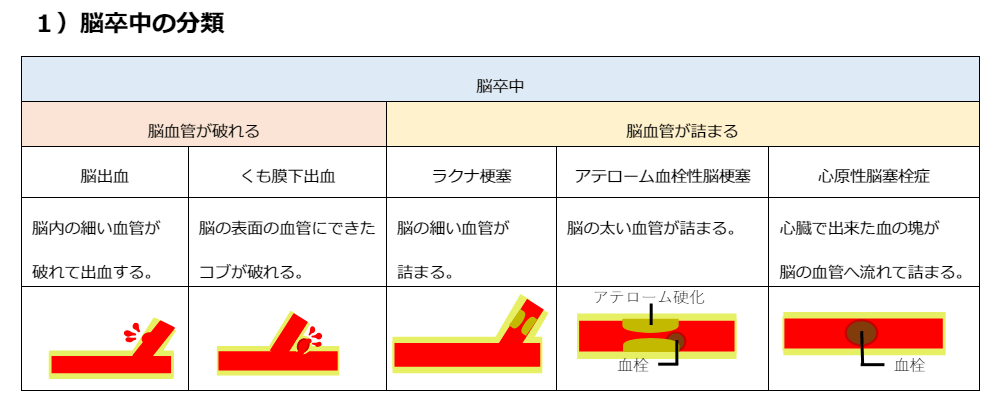
脳卒中と脳溢血の意味
脳卒中(のうそっちゅう)や脳溢血(のういっけつ)という言葉の方がなじみがある人が多いのではないのでしょうか。
脳卒中は、脳梗塞、脳出血、くも膜下出血を合わせた総称を指します。
・脳梗塞:脳の血管が詰まってしまい脳の組織が死んでしまう。
・脳出血:脳の血管が破れ、血液が周りの組織に流れ出る。
・くも膜下出血:脳の表面を覆っているくも膜の下で血管が破れる。
また、脳溢血は、脳の血管が破れて血があふれる状態のことを表しており「脳出血」のことを指しています。
脳出血の原因
脳出血のほとんどの原因は「高血圧」です。
高血圧で負担がかかっている脳の血管壁はもろくなります。
そのため、血管の内側が剥がれ、血管壁部分に血液が入り風船のように膨らみます。
その結果として血管のコブができるのです。
この小さなコブが、何らかのきっかけで破裂することを、高血圧性脳出血と呼びます。
しかし、脳動静脈奇形や脳腫瘍、血液異常(血小板の異常や凝固機能の異常)により、若い年齢で血圧が高くない人にも脳出血が起こる可能性があるのです。
頭痛が続くなどの異変を感じたら専門医のいる病院へ受診しましょう。
- 高血圧
- 脳動脈瘤
- 脳動静脈奇形
- 抗血栓薬
- 脳アミロイド血管症
高血圧
高血圧とは、診察室での収縮期血圧が140mmHg 以上、または拡張期血圧が90mmHg以上の場合を指します。
自宅で測る場合は、135/85mmHg以上が高血圧の診断となります。
| 収縮期血圧 (mmHg) | 拡張期血圧 (mmHg) | |
| 病院で測定 | 140 | 90 |
| 自宅で測定 | 135 | 85 |
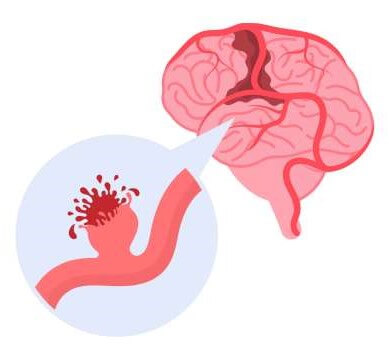
脳動脈瘤
脳動脈瘤は、脳血管の枝分かれ部分に負担がかかり、風船の様に膨らみコブができる状態です。
人口の3%が保有していると言われており、珍しい病気ではありません。
未破裂の状態では無症状のため、脳ドックの検査で偶然に指摘されます。
一度できた脳動脈瘤は自然に消失することはないので、定期的な検査が必要になってきます。
脳動脈瘤が破裂してクモ膜下出血を起こした場合、約半数が命を落とし、残り半分は後遺症が残るなど、社会復帰が困難になるケースが多いでしょう。
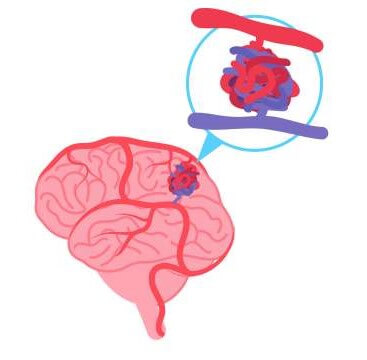
脳動静脈奇形
基本的に脳の血液は動脈→毛細血管→静脈の順に流れています。
しかし、脳動静脈奇形は、生まれつき動脈→静脈へと直接つながってしまう病気です。
毛細血管を通らず、速い血流のまま静脈に流れ込むと、血管に圧がかかり20〜40歳で脳出血を起こすのです。
また、毛細血管がないため、脳組織へ酸素や栄養が吸収されにくく、てんかん発作や認知機能障害などの症状が現れることがあります。
家族歴に脳動静脈奇形がある人は、医師に相談し検査を受けることをおすすめします。
抗血栓薬
抗血栓薬は血液をサラサラにする治療薬で、一度血管が詰まりかけたことのある脳梗塞や心筋梗塞など、再び詰まらなくするために効果的です。
しかし、使用を続けると、血管が破れやすくなったり、出血が止まりにくくなります。
特に高齢者は、動脈硬化が進んでいる可能性があるため、抗血栓薬を使用していると脳出血を起こしやすくなります。
必ず医師の指示を守って内服しましょう。
脳アミロイド血管症
アルツハイマー病の原因でもあるアミロイド(タンパク質の一種)が加齢とともに脳の血管に溜まりやすくなり、脳の血管をもろくします。
出血する部位に特徴があり、脳の深い部位に出血する「高血圧性脳出血」と違い、脳の表面に近い場所に何度も出血することがわかっています。
脳出血の一般的な症状
脳出血は次のような症状があらわれます。
・突然の頭痛
・吐き気・嘔吐
・麻痺
・意識障害
・言語障害
・その他の症状(めまい、感覚障害、視野障害、失調 )
症状があった際には、迷わずに救急車を呼び、専門医がいる医療機関を受診しましょう。
脳出血の部位と特徴的な症状
脳出血には出血部位によって特徴があります。
| 出血部位 | 特徴 | 画像 |
| ➀被殻 (ひかく) | ・脳出血の中で最も多い ・原因は高血圧 ・頭痛、嘔吐 ・出血と反対側の手足に麻痺が起こる ・出血した側に、顔と両目が向く (自分では治せない) ・出血量が多いと意識障害が起こる ・手術が必要 ・右利きの人が、左脳に出血が起こると 言語障害、めまい、感覚障害、 視野障害、失語が起こる ・麻痺の後遺症が残る人が多い | 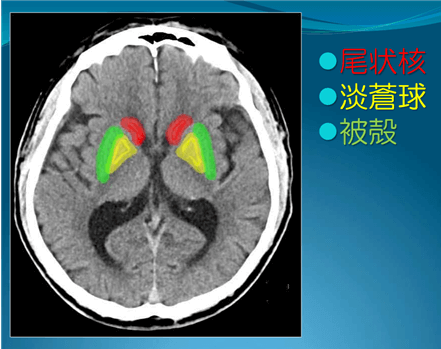 |
| ②視床 (ししょう) | ・脳出血の約3割程度にみられる ・両目が下を向いたり、寄り目になる ・しびれ、麻痺、感覚障害がでる ・後遺症が残る ・右利きの人が、左脳に出血が起こると 言語障害(失語)が起こる ・高齢者に多く、寝たきりや認知症の 原因になりやすい | 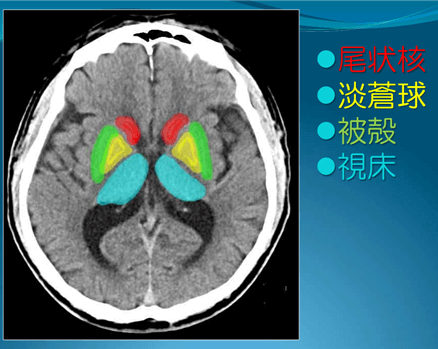 |
| ③小脳 (しょうのう) | ・頭痛、嘔気、めまいが起こり 平衡感覚機能に障害が起こる ・めまいがずっと続く ・両目が出血場所と反対側を見る ・瞳孔(どうこう:黒目)の大きさが 左右違う ・徐々に意識障害が起こる ・呼吸状態が悪化していく ・早期手術で改善する可能性あり | 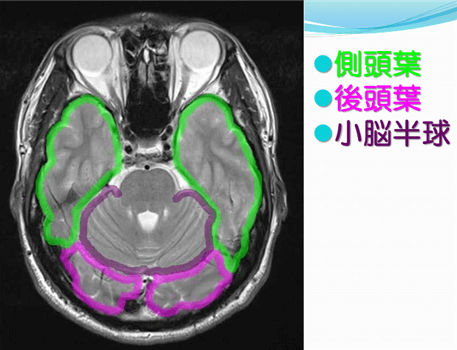 |
| ④橋 (きょう) | ・橋は脳幹部にある ・意識障害、呼吸障害、両手足の麻痺、 眼球運動が起こる ・瞳孔(どうこう:黒目)がピンホール (鉛筆の芯の先くらい小さくなる) ・両目が前を見たまま動かない ・発症から数分で昏睡状態になり、 亡くなってしまう場合もある | 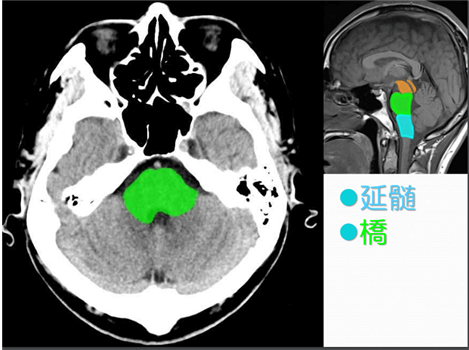 |
| ⑤皮質下 (ひしつか) | ・脳の表面に近い部位の出血 ・出血部位は、前頭葉(ぜんとうよう)、頭頂葉(とうちょうよう) ・痙攣(けいれん)、意識障害あり ・脳アミロイド血管症が起こりやすい ・予後は比較的良好 | 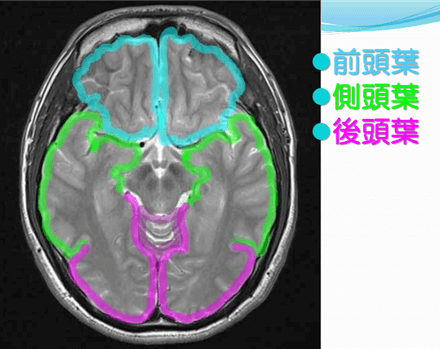 |
引用:画像解剖~どう伝える?~
脳出血の検査
脳出血の判定をする際、必要になる検査の一覧です。
| CT検査 | ・X線撮影 ・放射線被曝がある ・撮影時間が短い ・MRIに比べ安価 ・脳の断層像(輪切り)を映し出し、脳出血の部位や範囲、出血量を判定 ・脳出血の判定は、発症直後から可能 ・脳梗塞の判定は、発症直後は難しい |
| MRI検査 | ・磁気撮影 ・放射線被曝しない ・CTに比べ撮影時間が長い ・脳の断層像(輪切り)を映し出し、脳出血の部位や範囲、出血量を判定 ・鮮明な画像で描画できる ・脳出血の判定は、発症直後から可 ・脳梗塞の判定も、発症直後から可能 ・要確認:体内にペースメーカーや金属を埋め込んでいる場合 |
| MRA検査 | ・磁気撮影 ・MRI同様、放射線被曝しない ・MRI同様撮影時間が長い ・血管が細くなっている部位、詰まっている部位が鮮明 ・脳動脈瘤を鮮明に映し出す ・要確認:体内にペースメーカーや金属を埋め込んでいる場合 |
| 脳血管造影検査 | ・血管の状態観察から治療まで可能 (脳動脈瘤、脳動静脈奇形、腫瘍、血管の詰まりなどの治療) ・手首、肘、または鼠径部(そけいぶ)の動脈から、カテーテルを血管内に挿入 ・造影剤の使用 ・カテーテル挿入部の安静(検査後) |
脳出血の治療
脳出血が手術を必要としている割合は約1割程度で、大部分は保存的に治療されます。
脳出血の治療は以下のようなタイムラインです。
・発症後1〜6時間で出血が止まることが多い。
・発症後3〜4時間後に血腫の大きさを確認するため再度CT検査を行う。
・発症後6~12時間経っても意識障害がなく症状の悪化が見られない場合は、保存的療法
・発症~24時間以内に症状の悪化や意識障害が見られた場合、脳浮腫が考えられ減圧療法の手術が選択されることがある。

薬物療法
| 降圧剤 | 出血が増えないよう、血圧を下げるための降圧剤を使用 |
| 抗浮腫剤 | 出血部位の周囲のむくみにより、神経症状(意識障害、言語障害、麻痺など)の悪化を招くため、むくみ予防の治療が必要 |
手術療法
| 開頭血腫除去術 | 血腫が大きく、命の危険がある場合や神経症状の改善目的で、開頭し血腫を取り除く手術(救命目的) |
| 内視鏡的血腫除去術 | 脳内の血腫を、内視鏡的下で取り除く手術。侵襲が少なく、傷跡が小さいのが利点 |
| 減圧開頭術 | 脳浮腫による頭蓋内圧亢進症の症状改善が目的。 頭蓋骨の一部切除し、状態回復後に骨を戻す。人工骨で修復する場合もある。 |
| 穿頭脳室ドレナージ術 | 水頭症(すいとうしょう)による頭蓋内圧亢進症の症状改善が目的で、頭蓋骨に小さな穴を開けて、脳室内にドレーンを留置する手術 |
| 開頭脳動脈クリッピング術 | 開頭術をした場合、未破裂脳動脈瘤に対し、再出血予防の目的でクリッピングをする手術 |
| コイル塞栓術 | 脳血管撮影検査をしながら脳動脈瘤の中に細いコイルを留置(りゅうち)し、血流を遮断させ、瘤の破裂を防ぐ治療(開頭手術と比べて脳への侵襲は少ないのが利点。しかし、専門的な医師の技術が必要となる) |
リハビリテーション

早期からのリハビリテーションは、脳出血や脳梗塞の患者にとって運動機能の回復を早めるために重要です。
寝たきりの期間が長くなると、手足が動きにくく、筋力も落ち、気力もなくなってしまいます。
脳の神経には新たな神経経路を作る能力があり、発症から48時間以内にリハビリを開始すると失われた機能を回復させられる可能性があるのです。
また、早期リハビリテーションは、運動機能の回復だけでなく、心理的や社会的な回復も目的としています。
リハビリテーションを行う際には、患者の安全を確保しながら、意識状態の確認や血圧の管理を行い、早期リハビリを進めていくことを知っておいてください。
脳出血の予後
脳出血の予後は、出血場所と発症時の意識状態が深く関わってきます。
脳幹部の出血や出血量が多い場合は脳のむくみが進行し、時間の経過とともに意識や呼吸の状態が悪化していきます。
急性期の治療が必要な重症の場合、数時間〜数日で亡くなるケースも珍しくありません。
また、再出血のリスクが高く10年以内に再発すると重症化し、亡くなる可能性もあります。
「再出血の予防」生活習慣の改善ポイント
一度脳出血を起こした人は、脳出血を起こす下地となる生活習慣や病気を持っているため、新たな脳出血が起こる可能性が高いです。
また、新たな後遺症が加わったり、最初の時よりも後遺症が重症化したりするため、再出血の予防が大切になってきます。
それでは、再出血予防の管理の3つをご紹介します。
➀高血圧の管理
②生活習慣の管理
③定期的な健診で健康管理
➀高血圧の管理
再出血予防で一番重要なことは、高血圧の管理です。
治療で抗血栓薬も継続して服用するため、血管壁は破れやすく、高血圧が加わることで再出血の危険性が増していきます。
そして、高血圧の1番の原因は、「塩分の取りすぎ」です。
濃い味が好みの方は、工夫をしながら減塩に取り組んでいきましょう。
- 醤油や塩は、かけずにつける
- 下味はダシでつける
- 薄味にして、うまみや香辛料、ハーブなどを活用する
- 惣菜や外食の回数を減らす
- ゆずやレモン、カボス、スダチなどを活用する
- 食物繊維やカリウムが多い物を食べる(野菜、海藻、キノコ類、イモ類、果物)
②生活習慣の改善
体質や老化は変えることは難しいですが、生活習慣(肥満・塩分過多・運動不足・ストレス・たばこ・過度な飲酒)は変えることができます。
以下に当てはまる場合は、生活習慣の見直しができる可能性があるので参考にしてみてください。
- 濃い味が好み→減塩に取り組みましょう
- お肉、てんぷらなど脂っこいものが好き→野菜ファーストでたべてみましょう
- 肥満傾向→毎日の体重測定からはじめてみましょう
- 運動不足→軽い運動やストレッチを取り入れてみましょう
- 睡眠不足→不眠の原因を探してみましょう。
- ストレスがある→信頼できる方に相談してみましょう
- お酒を毎日飲む→まずは1日休肝日を作りましょう
- タバコを吸っている→少しずつ減らしてもなかなか禁煙できません。
スパッとやめましょう
また、自分で見直すのが難しいと感じた時には、専門医や管理栄養士、ソーシャルなどに相談してみてください。
③定期的な健診
年に1回の特定健診は、血圧測定や血液検査などで生活習慣病の早期発見につながります。
会社に勤めている時だけではなく、国民健康保険や後期高齢者の人でも健診を受けられます。
自分の身体を知る検査を定期的に受けることは、生活習慣の改善につながるので、健診は積極的に受けましょう。
また、20〜40歳代の若い方でも奇形などが潜んでいる可能性もあります。
頭のCTやMRIを撮ったことがない方は、一度、脳ドックをおすすめします。
おわりに

この記事では、脳出血について、その原因や症状、治療法から再発予防のポイントまでを解説しました。
脳出血は、命にかかわる病気ですが、早期発見と適切な治療、そして再発予防のための生活習慣の改善によって、病気になるリスクを減らせます。
この記事を読んだ皆さんが、健康的な生活を送る手助けとなれば幸いです。
気になるような症状があれば、早めに医療機関を受診するようにしてくださいね。
参考文献
1脳卒中|e-ヘルスネット 厚生労働省
https://www.e-healthnet.mhlw.go.jp/information/dictionary/metabolic/ym-069.html
脳出血について|関東労災病院
https://kantoh.johas.go.jp/column/20210420_4.html
3高血圧|e-ヘルスネット 厚生労働省
https://www.e-healthnet.mhlw.go.jp/information/metabolic/m-05-003.html
4脳動脈瘤|病気について|循環器病について知る|患者の皆様へ 国立循環器研究センター
https://www.ncvc.go.jp/hospital/pub/knowledge/disease/cerebralaneurysm/
5高血圧性脳出血|被殻出血|鶴巻温泉病院
https://www.sankikai.or.jp/tsurumaki/disease/brain/kouketsunosyukke.html
6脳出血とはなにか? 出血しやすい部位や体に起こる症状について解説|脳出血の種類|スマートドック
https://smartdock.jp/contents/symptoms/sy023/
7対象疾患・治療法|脳血管部門ー脳卒中集中治療科|診療科・部門のご案内|国立循環器病研究センター
https://www.ncvc.go.jp/hospital/section/scd/stroke_intensive_care/treatment-32/
8脳出血の予後を予測する上で知っておきたい2つのこと|リペアセルクリニック
https://fuelcells.org/topics/22791
9虚血性脳卒中および外傷性脳損傷に対する減圧開頭術のタイミング|PubMed Central
https://pmc.ncbi.nlm.nih.gov/articles/PMC6355668/
10脳卒中急性期のリハビリテーション─脳卒中治療ガイドラインを中心に─|4.脳卒中急性期リハビリテーションに関するCQ|榎本陽介
https://www.jstage.jst.go.jp/article/senmonreha/21/1/21_15/_pdf/-char/ja
11なぜ脳出血後のリハビリは必要なのか?【理由と具体的な利点を解説】|脳神経リハビリセンター吉祥寺
https://noureha-nagoya.jp/cerebral-hemorrhage-rehabilitation/
12脳出血の再発率について| ニューロテックメディカル
https://neurotech.jp/medical-information/recurrence-rate-of-cerebral-hemorrhage/
引用文献
https://www.mhlw.go.jp/content/000750637.pdf
脳卒中の治療と仕事の両立お役立ちノート|産業医科大学医学部リハビリテーション医学講座
http://www.hyogo-rt.org/pwmgr/member/pdf/2015/10/dokuei.pdf
画像解剖~どう伝える?~
