日本人の死因2位を占めている心疾患。
生活習慣病との関連が深く、高血圧や高脂血症、糖尿病などを指摘されている人は多いでしょう。
突然死の原因となる「急性心筋梗塞」について深堀りしていきます。
心筋梗塞とはどんな病気?

心筋梗塞とは、主に動脈硬化や血栓によって引き起こされ、心臓の筋肉である心筋に血液が届かなくなり、酸素不足のため心筋が壊死(えし)してしまう病気です。
壊死とは「組織や細胞が死ぬ」という意味です。
心臓には、酸素と栄養分を運ぶ冠動脈(かんどうみゃく)という血管が心臓に覆いかぶさるように走っています。
冠動脈は、心臓の近くにある大動脈から枝分かれし、木の枝の冠をすっぽり被せたような形で心臓を取り囲んでいます。
冠動脈には、右冠状動脈(みぎかんじょうどうみゃく)、左前下行枝(ひだりぜんかこうし)、左回旋枝(ひだりかいせんし)の3本があります。(左前下行枝と左回旋枝は、合わせて左冠状動脈といいます。)
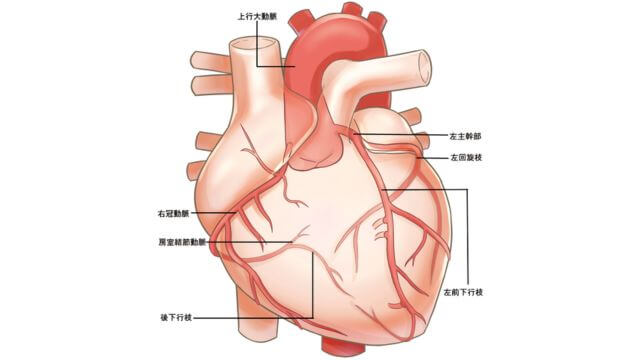
3本の冠動脈のうち、1本が詰まったものを1枝病変、2本詰まったものを2枝病変、3本すべて詰まったものを3枝病変と呼びます。冠動脈が多く詰まるほど重症度が高くなります。
心筋梗塞と狭心症との違い
心筋梗塞は、類似した病気の狭心症と合わせ、虚血性心疾患(きょけつせいしんしっかん)と呼ばれます。
虚血とは「血液が足りない」という意味です。
狭心症との違いは冠動脈の詰まり方にあります。
心筋梗塞は、冠動脈の閉塞で血流がなくなってしまった状態であるのに対し、狭心症は、冠動脈の内径が狭くなった状態で、いくらかは血流があります。
どちらも、胸の痛みや圧迫感といった症状が出ますが、狭心症では、そうした症状が数分から長くて15分程度と一時的なのに対し、心筋梗塞は20分以上安静にしても胸の締めつけ感や圧迫感、ニトログリセリンを服用しても症状が治まりません。
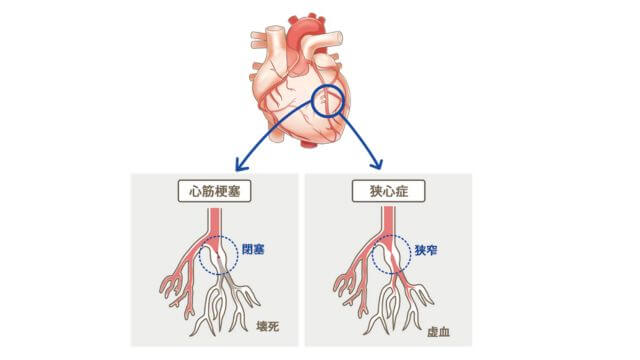
したがって、心筋梗塞のほうがより危険で重篤と言えます。
心筋梗塞は時間とともに症状が悪化し、放置すると死に至ることのある深刻な病気です。
早期発見・早期治療が予後を左右しますので、少しでも心筋梗塞の可能性を疑ったら迷わず救急車を呼び、医療機関を受診しましょう。
心筋梗塞の原因
心筋梗塞の原因の多くは動脈硬化です。
高血圧や脂質異常などの影響で血管が柔軟性を失い、硬くなってしまう状態です。
動脈硬化が進むと、血管壁が厚みを増し、血管の内径が狭くなります。
こうして血流が悪くなった状態が、狭心症です。
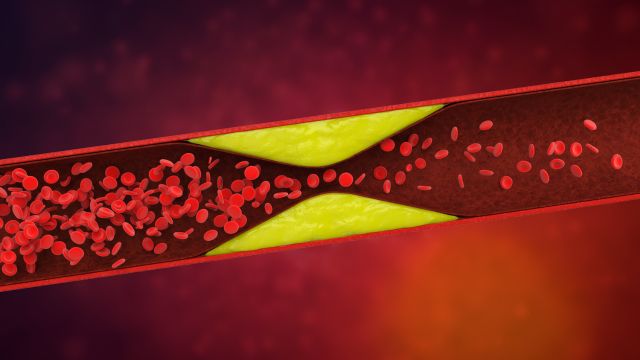
高血圧や脂質異常などの影響で血管内細胞が傷つき、傷ついた内皮細胞(動脈の血管壁を形作っている一番内側の細胞)のすき間からLDLコレステロールが血管壁の内側に入り込みます。
LDLコレステロールを除去しようと、免疫細胞やその他の細胞が内皮細胞に集まり、血管壁に脂肪のコブ(プラーク)ができます。
プラークが大きくなり破裂すると、急速に血の塊(血栓)が作られ、血管が塞がれます。これが心筋梗塞です。
かつては、狭心症の経過をたどって、心筋梗塞が起こると考えられていました。
しかし、近年では狭心症の症状が出ていなくても、心筋梗塞を起こす人がいることが分かってきました。
心筋梗塞と狭心症の知っておきたいポイント

心筋梗塞と狭心症、どちらも冠動脈が関係する病気ですが、症状や原因に違いがみられます。
① 運動と安静時の違い
狭心症では、冠動脈の内径が半分以上狭くなると、運動時や階段昇降時に胸の痛みや圧迫感を感じますが、安静時には症状が消失します。
一方、心筋梗塞では冠動脈の内径が狭くなっていない場合でも、脂肪のコブが破裂し、安静時でも突然症状が現れるのが特徴です。
② 症状がない心筋梗塞
心筋梗塞は、自覚症状がないまま発症するケースがあります。
特に糖尿病患者は神経障害によって痛みを感じにくいため注意が必要です。
また、冠動脈の閉鎖部位によって症状が異なります。
③ 動脈硬化以外にも原因がある
心筋梗塞の原因は動脈硬化によるケースが一般的ですが、他にも以下のような原因があります。
心筋梗塞症状チェック

典型的な症状は、突然の胸痛や息切れですが、他の症状が現れることがあります。
以下のチェックに当てはまる場合は、心筋梗塞のリスクが高いので参考にしてみてください。
胸痛(締めつけるような、圧迫されるような、えぐられるような痛み)
胃痛、胸やけ
背中の痛み
腕、顎、歯などの痛み
息切れ、苦しくなる
冷や汗
吐き気や嘔吐
不整脈
動悸(脈がドキンと飛ぶ感じ)
脈拍(遅い、速い)
階段や坂道を上る時に胸痛などの症状がある
胸痛などの症状を繰り返している
心筋梗塞になりやすい人の特徴

心筋梗塞の症状が出ていない人も、以下のチェックに当てはまる場合はリスクが高くなりますので参考にしてみてください。
- 男性50歳以上、女性60歳以上
- 高血圧
- 糖尿病
- 高脂血症
- 高尿酸血症
- 喫煙
- 肥満
- 運動不足
- ストレス
- 家族歴に心疾患の人がいる
高血圧
高血圧は心臓に負担をかけますが、特に朝、血圧の高い人は要注意です。
早朝から午前中にかけては血圧が上がりやすく、心筋梗塞が起こりやすくなります。
糖尿病
糖尿病は動脈硬化を起こしやすくします。
高脂血症
コレステロール値や中性脂肪値が高いと、動脈硬化を起こしやすくなります。
高尿酸血症
痛風などと言われたことのある方に当てはまります。
喫煙
喫煙は血管を傷つけ、血管の収縮や血管の凝固、動脈硬化などをもたらします。
肥満
見た目で肥満と分かる人はもちろん、外見には痩せていても内臓のまわりに脂肪が付いている内臓脂肪型肥満(メタボリック症候群)の人も、発症のリスクを抱えています。
運動不足
運動不足は、糖尿病、高血圧、脂質異常に大きく影響し、動脈硬化の進行と大きく関係があります。
1日10分~15分程の運動でも積み重ねることで効果があると言われています。
ストレス
精神的なものだけでなく、肉体的なもの(激しい労働など)も影響します。
家族歴
家族の中に狭心症や心筋梗塞の人がいる場合、体質的な面や生活習慣の面で発症の危険性があると言えます。
心筋梗塞の引き金

心筋梗塞発作のきっかけ
心筋梗塞は10月~4月の冬場に発症が多い傾向が分かっています。
暖かい部屋から寒い部屋への移動、トイレ、入浴時のヒートショックにより血圧が上昇し、心臓にストレスが生じ、心筋梗塞を引き起こします。
また、以下のようなことがらが、心筋梗塞の直接の引き金になることもあります。
・激務などによる極度の疲労
・睡眠不足
・精神的・肉体的な強いストレス
・暴飲暴食
・鬱(うつ)状態
上記の項目にチェックを付けて、身に覚えのある人は生活を見直してみましょう。
冬場に心筋梗塞を予防するための注意すべき10箇条

引用:https://www.ncvc.go.jp/pr/release/003108/
心筋梗塞を発症した方が助かる確率

心筋梗塞は危険な病気ですが、早期に治療をすれば助かる確率が高くなる病気でもあります。
発症後、6時間以内に治療開始できれば9割ほどの方が助かると言われています。
心筋梗塞の検査方法
- 血液検査
心筋梗塞になると血液中に心臓の酵素やたんぱく質が漏れ出します。
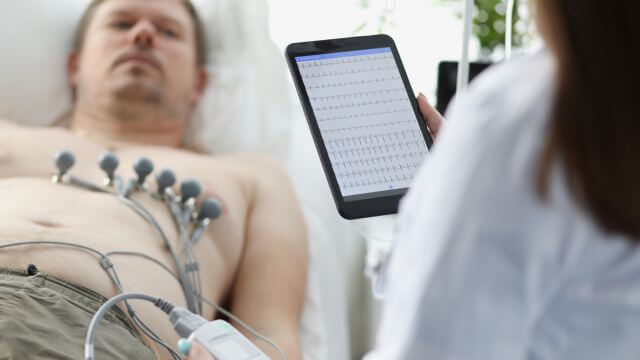
値の上昇によって判断できます。 - 心電図
胸に6個の電極と四肢に電極を付け、心臓の電気活動をグラフに記録するものです。
波形の形で血管の詰まりや範囲を推定できます - 胸部レントゲン検査
胸部にX線を当て、心臓の大きさや肺の状態を見る検査です。
心筋梗塞による心不全像を見ることができます。 - 心エコー
超音波を使って心臓の状態を探る検査です。
心筋に血液が行かなくなることによって起こる心室の収縮性の低下異常を観察できます - 心筋シンチグラム検査(心臓核医学検査)
体内に注入した放射線同位元素(ラジオ・アイソトープ)を標識とし、血液の流れを計測するコンピュータ断層撮影です。
心筋梗塞を起こした箇所に集積する性質を持つ標識があり、これを使えば確定診断ができます。
ただし、放射線を遮る設備が必要なので、使える施設が限られてしまうのが難点です。 - 冠動脈造影検査
カテーテルを使って造影剤を流し込み、X線で撮影しながら冠動脈の狭窄状態を確認する検査です。
狭窄部があると、造影検査から治療に切り替えることができます。
検査のみは30分もかからずに比較的侵襲の少ない検査になります。
- CPK(クレアチンフォスフォキナーゼ)
骨格筋、心筋、脳、平滑筋などに存在する酵素で、細胞の損傷により血液中に浮遊する酵素です。
心筋梗塞発症後、4~8時間経ってから血液中に増えてきます。
24時間でピークに達し3~4日で正常値に戻ります。 - CK-MB(心筋由来のCPK)
心筋梗塞発症後、4~8時間で血液中に増えます。
24~48時間でピークに達し、2~3日で正常値に戻ります。
この酵素の値が上昇すると、かなりの確率で心筋に障害が出たと推定できます。
数値は壊死の程度を反映します。 - BNP(脳性ナトリウム利尿ペプチド)
心臓から分泌されるホルモンです。
心不全の病態を知ることができます。
主に心室から分泌され、心筋を保護する働きをしますが、心臓に負担がかかったり心筋が肥大したりすると、血液中の濃度が上昇します。
自覚症状が出る前から濃度が上がるので、心機能低下の早期発見に役立ちます。 - D―ダイマー
血栓が溶解されたときに生成される物質です。
心筋梗塞になると値が上昇します。 - MyoH(心筋ミオシン軽鎖)
心筋由来のタンパク質で、心筋細胞の破壊や壊死により血液中に浮遊するタンパク質です。
心筋梗塞発症後3~6時間で上昇し、3~5日でピークに達し、7~10日間高値を示します。
CK-MBが正常化したあとも高値を維持するので心筋梗塞の診断の一つになっています。 - トロポニン検査
トロポニンIとトロポニンTは心筋細胞内にのみ存在するタンパク質です。
発症から3~12時間で血液中に増え始め、7~14日間ほど高値を示します。
簡易的に検査できるので、早期判断に使用されます。
心臓マーカーの上昇は心筋梗塞以外に上昇することがあります。
心筋梗塞の確定診断は、血液データや症状、心電図などの総合的な検査結果で判断していきます。
心筋梗塞の治療方法
薬物治療
心筋梗塞の初期治療の一つに冠動脈に詰まった血栓を薬で溶かす治療があります。
これには、薬を静脈から注入する経静脈血栓溶解療法(IVT)と、カテーテルを使って冠動脈内に直接薬を流し込む冠動脈内血栓溶解療法(ICT)があります。
現在はIVTが一般的となっており、発症から6時間以内が有効とされています。
75歳以上、消化管潰瘍や脳血管障害の既往のある方には禁忌になっているので、投与後の観察が重要となります。
カテーテル治療
足の付け根や手首を局所麻酔し、直径2㎜程のカテーテルを入れて血管内から冠動脈の狭窄部を治療する方法です。
最近は、侵襲が少ない手首【橈骨(とうこつ)動脈】が主流となっています。
カテーテル治療は、狭窄した病変部位にガイドワイヤーと呼ばれる細い針金を通し、そのワイヤーに沿って風船を膨らませる、バルーン血管拡張形成術(POBA)やメッシュ状の金属の筒(ステント)を血管内に留置し、狭窄部の血管を拡張させる経皮的冠動脈形成術(PCI)で血流を再開し治療します。

ステントは異物のため血栓が付きやすく再狭窄が起こりやすくなりますが、最近はステントに薬剤が塗布(薬剤溶出性ステント)されており、再狭窄が起こりにくいようになっています。
カテーテル治療時間は30~60分程度で、長くても2時間ほどで終わります。
また、狭窄部が石のように固くなっている場合には、ロータブレーターやダイヤモンドバックという器具を使って削り取っていく治療や、レーザーを当ててプラークを取り除くエキシマレーザーなどの治療ができる病院もあります。
より安全に効果的に治療ができるよう、カテーテル治療も進化し続けています。
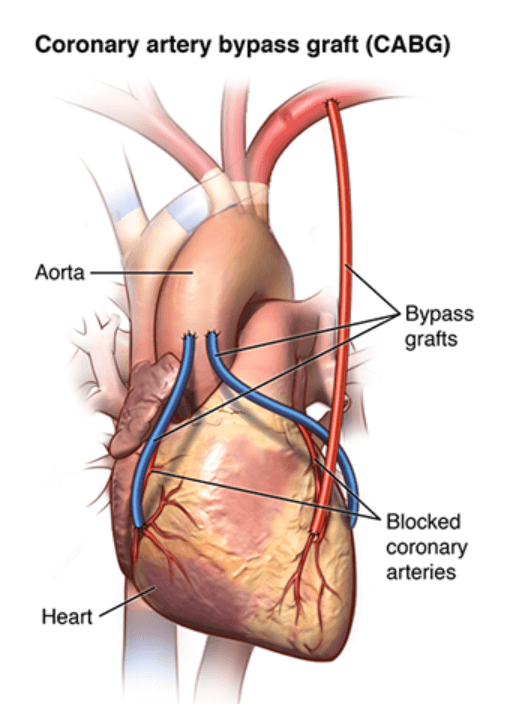
冠動脈バイパス術(CABG)
2枝病変や3枝病変など重篤な症状がある場合は冠動脈バイパス術が必要になります。
冠動脈バイパス術は、全身麻酔下で開胸し、冠動脈の詰まった箇所を肋骨の内側にある内胸動脈や手首の橈骨動脈(とうこつどうみゃく)、下肢の大伏在静脈(だいふくざいじょうみゃく)などから血管を取り出し迂回する血管をつくる手術です。
引用:https://doctorblackjack.net/heart/heart_05-03.html
心筋梗塞の予防法
食事
- 動物性脂肪を控える
動物性脂肪は悪玉コレステロールを増やします。 - 食物繊維を多く摂る
食物繊維は悪玉コレステロールを減らすため積極的に摂りましょう。
野菜や海藻、きのこ類がおすすめです。 - 魚を食べる
魚に含まれるDHAやEPAは、血液をサラサラにしてくれる効果があります。
週に2回程度が理想です。 - 不飽和脂肪酸を摂る
肉やバターは飽和脂肪酸が多く含まれ悪玉コレステロールが増える原因になります。 魚やえごま油などの不飽和脂肪酸がおすすめです。 - 塩分を控える
塩分の取りすぎは高血圧の原因となるため、心疾患を指摘された人は1日6g未満に控えます。
運動
- 適度な運動をする
運動は血流を改善し、動脈硬化を予防します。
30分程度、息が少し弾む運動を週に3~5回行うのが良いでしょう。
ウォーキングや軽いジョギングなどの有酸素運動は手軽に始められるのでおすすめです。
また、早朝や深夜は冠動脈が収縮していることが多いので、起床後1時間くらいあけてから運動しましょう。
ストレス
- ストレスを溜めない
ストレスは血圧を上げ、動脈硬化を悪化させる要因になります。
完璧主義者で仕事をきちんとやり遂げようとする人ほど、動脈硬化を起こしやすいと言われています。
うまくストレスを溜めない工夫をしましょう。
たばこ
- 禁煙する
タバコは血管の収縮による血流量の低下、酸素や栄養の供給低下を招きます。
血管内の組織が傷つき、動脈硬化や血栓形成の要因にもなります。
また、副流煙は、周囲の人に健康被害をもたらします。
タバコは「百害あって一利なし」です。タバコはやめましょう。
まとめ

心筋梗塞は冠動脈の閉塞により心筋が死んでしまう「治らない病気」です。
発作が起きたら、迷わず救急車を呼びましょう。
医療技術は年々進歩し続けていますので、早期発見・早期治療で救命率は確実に上がっています。
私たちに出来ることは、日々の生活を整えることからです。
特に、高血圧、糖尿病、喫煙などのリスクを抱えている人は、バランスの良い食事や軽い運動、禁煙、ストレスを溜めないようにしましょう。
日々の生活習慣を整えることで、心筋梗塞の予防になります。
今日からはじめてみませんか。
参考資料
ニューハート・ワタナベ国際病院「心筋梗塞」
https://newheart.jp/glossary/detail/cardiovascular-surgery_007.php
医療法人社団公仁会 大和成和病院「心臓の病気あれこれ」
https://www.fureai-g.or.jp/seiwa/patients/heart-disease/treatment/thrombolytic-therapy/
冠動脈閉塞形態からみた再灌流療法の選択
https://www.jstage.jst.go.jp/article/shinzo1969/27/6/27_519/_pdf/-char/ja
線維素溶解酵素製剤<ウロキナーゼ>製剤
https://s3-ap-northeast-1.amazonaws.com/medley-medicine/prescriptionpdf/890016_3954400D6040_1_08.pdf
厚生労働省eヘルスネット「狭心症・心筋梗塞などの心臓病(虚血性心疾患)」
https://www.e-healthnet.mhlw.go.jp/information/metabolic/m-05-005.html
兵庫医科大学病院
https://www.hosp.hyo-med.ac.jp/service/department/cardiovascular/
ニューハート・ワタナベ国際病院「心筋梗塞の予防方法10選!食事や運動が決め手?突然死を防ぐには?」
https://newheart.jp/blog/archives/241/
厚生労働省eヘルスネット「喫煙と循環器疾患」
https://www.e-healthnet.mhlw.go.jp/information/tobacco/t-03-002.html
